Las infecciones fúngicas están cada vez más difíciles de tratar a medida que se vuelven más resistentes a los medicamentos disponibles, según la investigación publicada el miércoles en el Microbio Lancet.
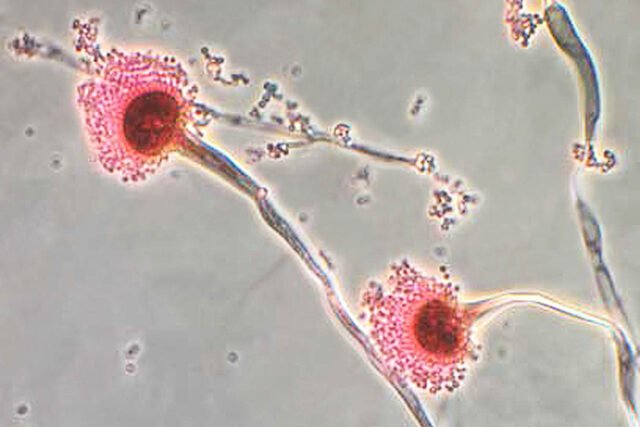
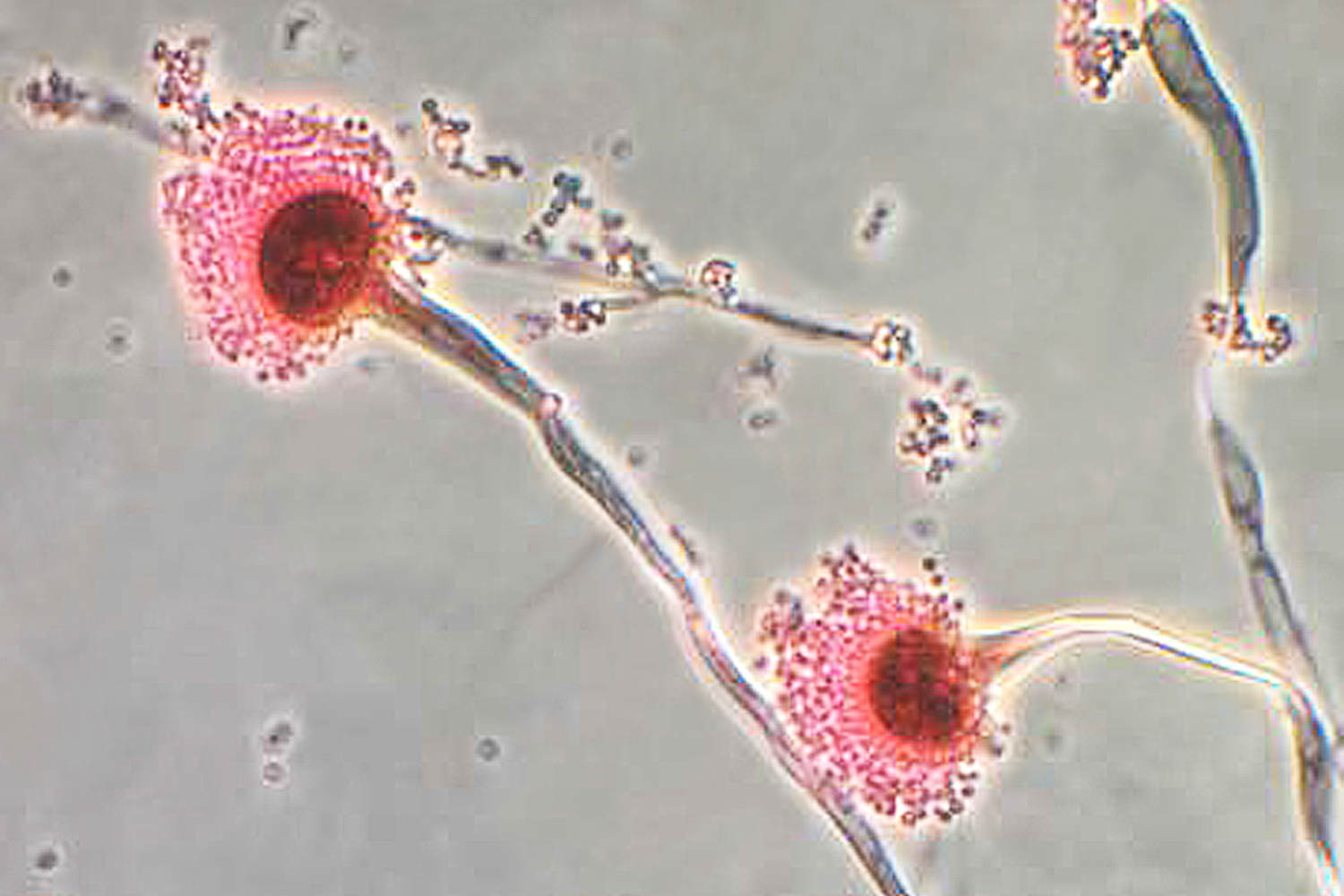
El estudio se centró en las infecciones causadas por Aspergillus fumigatus, Un hongo que es ubicuo en el suelo y la materia en descomposición en todo el mundo. Las esporas de Aspergillus se inhalan todo el tiempo, generalmente sin causar ningún problema. Pero en personas inmunocomprometidas o que tienen condiciones pulmonares subyacentes, Aspergillus puede ser peligroso.
El hongo es una de las principales preocupaciones de la Organización Mundial de la Salud en su lista de hongos prioritarios, lo que señala que las tasas de mortalidad para personas con infecciones por Aspergillus resistentes a las drogas oscilan entre 47%y 88%.
El nuevo estudio encontró que la resistencia a los medicamentos del hongo está aumentando. Además de eso, los pacientes generalmente están infectados con múltiples cepas del hongo, a veces con diferentes genes de resistencia.
“Esto presenta problemas de tratamiento”, dijo el coautor del estudio, Jochem Buil, microbiólogo del Centro Médico de la Universidad de Radboud en los Países Bajos.
Buil y su equipo analizaron más de 12,600 muestras de Aspergillus fumigatus tomadas de los pulmones de pacientes en hospitales holandeses en los últimos 30 años. De estos, alrededor de 2,000 mutaciones albergadas asociadas con la resistencia a los azoles, la clase de antifúngicos utilizados para tratar las infecciones. La mayoría de ellos tenían una de las dos mutaciones bien conocidas, pero el 17% tenía variaciones de estas mutaciones.
Casi 60 personas tenían infecciones invasivas, lo que significa que los hongos se extendieron desde los pulmones a otras partes del cuerpo, 13 de las cuales eran resistentes a los azol. En estas personas, casi el 86% se infectaron con múltiples cepas de los hongos, lo que hizo que el tratamiento sea aún más complicado.
“Es una historia cada vez más complicada y los médicos pueden tener problemas para identificar si están tratando o no una infección fúngica resistente a los medicamentos”, dijo el Dr. Arturo Casadevall, presidente de Microbiología Molecular e Inmunología en la Escuela de Salud Pública Johns Hopkins Bloomberg, que no estuvo involucrado en la investigación.
Antes de tratar una infección fúngica de Aspergillus, los médicos buscan genes de resistencia que puedan darles pistas sobre qué medicamentos funcionarán mejor. Si alguien está infectado con múltiples cepas del mismo tipo de hongo, esto se vuelve mucho menos claro. A menudo, diferentes cepas responderán a diferentes drogas.
“Los azoles son la primera línea de tratamiento para cepas susceptibles a azol, pero no funcionan cuando una cepa es resistente. Para aquellos, necesitamos usar diferentes medicamentos que no funcionen tan bien y tengan peores efectos secundarios”, dijo Buil, y agregó que algunas personas requerirán tratamiento con múltiples drogas antifúngicas al mismo tiempo.
Los hallazgos ilustran una mayor tendencia de creciente presión sobre los pocos medicamentos disponibles para tratar infecciones fúngicas: solo hay tres clases principales de fármacos antifúngicos, incluidos los azoles, que tratan las infecciones invasivas, en comparación con varias docenas de clases de antibióticos.
La resistencia a estas drogas está creciendo, y las nuevas son únicas difíciles de desarrollar.
Los humanos y los hongos comparten aproximadamente la mitad de su ADN, lo que significa que estamos mucho más estrechamente relacionados con los hongos que con bacterias y virus. Muchas de las proteínas que son esenciales para que los hongos sobrevivan también son esenciales para las células humanas, dejando menos objetivos seguros para que los fármacos antifúngicos ataquen.
“El gran problema para todas estas especies de hongos es que no tenemos muchos antifúngicos”, dijo Jarrod Fortwendel, profesor de farmacia clínica en el Centro de Ciencias de la Salud de la Universidad de Tennessee, que no estuvo involucrado con la investigación. “Por lo general, las mutaciones genéticas que causan resistencia no causan resistencia a una de las drogas, son todas ellas, por lo que pierdes toda la clase de drogas”.
Más complicando las cosas, la gran mayoría de la resistencia a los azoles en Aspergillus fumigatus proviene de la agricultura, donde se usan ampliamente los fungicidas. Estos fungicidas generalmente tienen los mismos objetivos moleculares que los medicamentos antimicóticos. Los agricultores los rocían en los cultivos, incluidos el trigo y la cebada en los Estados Unidos, para prevenir o tratar la enfermedad fúngica. (La primera instancia de la resistencia de los azolas se documentó en los Países Bajos, donde los antifúngicos se usan ampliamente en los tulipanes). Los hongos de Aspergillus no son el objetivo, pero la exposición a estos fungicidas les da una cabeza para desarrollar genes que son resistentes a estos objetivos, a veces antes de un medicamento antifúngico con el mismo objetivo, incluso el mercado.
Esta fue la fuente de la gran mayoría de la resistencia a los medicamentos analizados en el estudio.
Fortwendel señaló que la resistencia fúngica se encuentra cada vez más en todo el mundo. “Básicamente en todas partes buscamos isótopos resistentes a las drogas, los encontramos”, dijo. “Estamos viendo que esta resistencia a las drogas de Azole ocurre a lo largo de los EE. UU. Esas tasas probablemente aumentarán”.
El riesgo de cualquier persona individual de tener un Aspergillus fumigatus resistente a azole es bajo, dijo Casadevall. Las infecciones generalmente afectan a las personas inmunocomprometidas y ascienden a alrededor de unos pocos miles de casos por año en los Estados Unidos, estimó Casadevall. Si bien es relativamente poco común, el mayor riesgo es la tendencia más amplia de las infecciones fúngicas resistentes a los medicamentos.
“Los organismos que causan enfermedad se están volviendo más resistentes a las drogas”, dijo. “Aunque no es como Covid, no nos despertamos con una pandemia fúngica, este es un problema que es peor hoy que hace cinco, 10 o 20 años”.